Bukspottkörtelcancer är förrädisk: under lång tid förblir sjukdomen asymptomatisk. Senare liknar symtomen symtomen på en kroniskt inflammerad bukspottkörtel (smärta i övre buken, matsmältningsbesvär, etc.). Därför upptäcks bukspottkörtelcancer ofta bara när den redan är avancerad. Chanserna för återhämtning är då vanligtvis dåliga. Läs vilka symptom på bukspottkörtelcancer som kan uppstå, hur tumören bildas och behandlas och vad prognosen är!
Översikt
- Vad är bukspottkörtelcancer? Malig tumör i bukspottkörteln. Är relativt sällsynt i Tyskland (cirka 16 av 100 000 människor blir sjuka varje år). Medelåldern för uppkomsten är 70 år (män) och 76 år (kvinnor). Trots sin sällsynthet är bukspottkörtelcancer den tredje vanligaste tumören i mag-tarmkanalen (efter tarm- och magcancer).
- Riskfaktorer: Rökning, alkoholkonsumtion, fetma, diabetes (diabetes mellitus), ärftlig bröstcancer eller äggstockscancer etc.
- symptom: inga klagomål under lång tid; senare smärta i övre buken, ryggsmärta, viktminskning, aptitlöshet, gulsot, diabetes mellitus, illamående och kräkningar, matsmältningsbesvär, fet avföring etc.
- utredningar: Blodtest (med bestämning av tumörmarkörer), buk-ultraljud, endoskopisk ultraljud (endosonografi), datortomografi (CT), magnetisk resonansavbildning (MRI), magnetisk resonans kolangiopancreatografi (MRCP), borttagning och analys av ett vävnadsprov, eventuellt laparoskopi ( Laparoskopi), röntgenstråle (bröstradiografi) och vidare undersökningar
- behandling: Kirurgi, vid behov kemoterapi, strålbehandling (endast i vissa fall), smärtbehandling
- prognos: Läkning är endast möjligt om tumören fortfarande är lokaliserad. Eftersom bukspottkörtelcancer ofta upptäcks sent och vanligtvis växer snabbt och aggressivt, är prognosen i allmänhet ogynnsam.
Bukspottkörtelcancer: symtom
Sjukdomarna i bukspottkörteln känns igen av Tumörens typ och plats påverkas:
Bukspottkörteln bestående av huvud, kropp och svansdelar (medicinsk bukspottkörtel) ligger i övre buken bakom magen och omedelbart framför ryggraden. Det består av två olika typer av körtelvävnad:
- Den största delen är exokrin vävnad, Den producerar en enzyminnehållande matsmältningsjuice som kanaliseras in i tunntarmen.
- Spridda i den exokrina körtelvävnaden finns cellgrupper av endokrin vävnad, de så kallade Langerhansöarna. Dessa körtelceller producerar hormoner som hypoglykemiskt insulin och dess antagonist glukagon. De släpps ut i blodet.
om 95 procent Alla tumörer i bukspottkörteln utvecklas från den exokrina körtelvävnaden, I de återstående fallen produceras tumören genom hormonbildande (endokrina) körtelceller. Beroende på celltyp talar man till exempel om ett insulinom eller ett glukagonomi.
Det vanligaste är bukspottkörtelcancer i huvudet på bukspottkörteln.
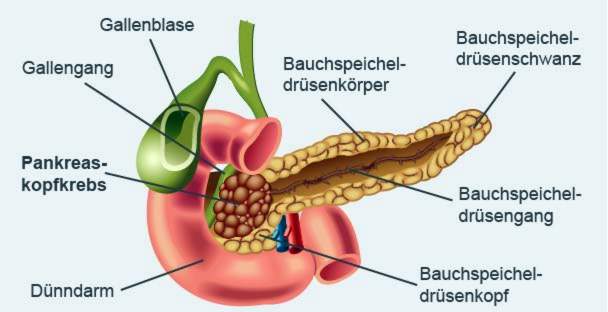
Vanliga symtom på bukspottkörtelcancer
För många typer av bukspottkörtelcancer upplever de som drabbas vanligtvis inte sjukdomen under en lång tid. Så snart symptom uppträder pressar den tumör ofta på eller till och med växer in i angränsande strukturer (gallkanal, mage, tunntarmen etc.). Inte sällan finns det redan dotter bortföringar (metastaser). Ofta, i detta avancerade stadium av cancer i bukspottkörteln, uppstår symtom av följande slag:
- ihållande smärta i övre buken och ryggen: Ryggsmärtan kan öka i ryggläge.
- aptitlöshet
- Viktminskning: Om bukspottkörtelcancer får exokrin vävnad att producera för lite eller inga matsmältningsenzymer, kan näringsämnena i tarmen bara reduceras i begränsad utsträckning eller inte alls. Den försämrade näringsförsörjningen leder till viktminskning.
- Matsmältningsbesvär och fettpall: Bristen på matsmältningsenzymer från den sjuka bukspottkörteln orsakar bland annat att fettet från maten i tarmen inte längre kan absorberas ordentligt. Den utsöndras sedan osmält med avföringen – den resulterande fettpallen är ljus, blank och har en skarp lukt.
- Illamående och kräkningar
- Gulsot (gulsot): Bukspottkörtelcancer i bukspottkörtelhuvudet kan pressa på gallgången eller stänga den (den går lite genom pankreashuvudet). Galgen ansamlas sedan, vilket orsakar gulsot: hud, slemhinnor och den vita dermis i ögat blir gulaktiga. Urinen är mörk, stolen är lätt.
- Diabetes (diabetes mellitus): Ibland producerar tumören för lite eller inget insulin. Det är då vanligtvis en endokrin tumör. Insulinbrist leder till diabetes.
Symtomen på bukspottkörtelcancer liknar de vid pankreatit (pankreatit). Ibland förekommer båda sjukdomarna tillsammans. Båda kan göra diagnosen svårare.
En endokrin bukspottkörteltumör producerar ibland mer av magsyrestimulerande hormon gastrin. Det kan leda till bildandet av en magsår eftersom för mycket magsyra orsakar allvarlig irritation i magslemhinnan. Eftersom magsår kan ha andra orsaker är de lika sällsynta bland de specifika symtomen på bukspottkörtelcancer som ryggsmärta.
Sällan bildas små bukspottkörtelkroppar i bukspottkörtelcancer på grund av tryck på omgivande kärl. Dessa kan täppa till det drabbade fartyget (trombos). Detta händer ofta till exempel i milten, som går nära bukspottkörteln.
Bukspottkörteln innehåller också en hög koncentration av blodkoagulationsfaktorn trombokinas. De förändrade cancerorganen kan störa blodkoagulationssystemet och orsaka små blodproppar genom kärlen (spridd intravaskulär koagulopati, DIC). Koagulationsfaktorerna används därmed upp, vilket ökar risken för blödning. Dessutom kan koaguleringar skala bort och täppa ett kärl någon annanstans (emboli).
Om cancer i bukspottkörteln sprider sig till bukhinnan (peritoneal karcinos), men cancercellerna flyter in i bukhålan – skapar det en ”ascites”(Ascites). Möjliga tecken inkluderar en utbuktad eller förstorad mage, oönskad viktökning och matsmältningsbesvär.
Bukspottkörtelcancer: behandling
Ett tidigt upptäckt pancreaskarcinom försöker läka så fullständigt som möjligt. Tyvärr upptäcks dock ofta bukspottkörtelcancer mycket sent. Ett botemedel är då vanligtvis inte längre möjligt. Behandlingen tjänar sedan till att lindra patientens klagomål och för att bromsa eller stoppa ytterligare spridning av tumören (palliativ terapi).
I princip har läkaren olika alternativ för behandling av cancer i bukspottkörteln. När vilken terapi är meningsfull beror på det enskilda fallet.
Operativ terapi
Kirurgi är bara ett alternativ hos 10 till 20 procent av patienter med bukspottkörtelcancer. Förfarandet ger bara något om den omgivande vävnaden fortfarande är cancerfri. Om tumören kan avlägsnas fullständigt under operationen, kan läkning vara möjligt.
Oftast utvecklas bukspottkörtelcancer i bukspottkörtelhuvudet. Sedan i allmänhet en Kausch-Whipple-operation Kirurgen tar bort bukspottkörtelhuvudet, gallblåsan, gallkanalen, tunntarmen, nedre magen och regionala lymfkörtlar. Ett alternativ är pylor-konserverande pankreashuvudresektion, Den nedre delen av magen (pylorus = magutloppet) bevaras.
När det gäller bukspottkörtelcancer i bukspottkörtelns svans måste mjälten ofta tas bort också.
I vissa fall av bukspottkörtelcancer räcker det inte att skära ut den sjuka vävnaden från bukspottkörteln – det måste hela bukspottkörteln tas bort vara.
Efter operationen behöver många patienter de saknade Bukspottkörteln matsmältningsenzymer i kapselform tagande. Först då kan matsmältningen fortsätta att fungera.
kemoterapi
Som regel följs kirurgin i bukspottkörtelcancer av kemoterapi (adjuvant kemoterapi). Speciella läkemedel (cytostatika) administreras som kan förhindra snabb uppdelning av celler. Således bör cancerceller, som fortfarande kan finnas i kroppen efter operationen, elimineras. Om möjligt bör kemoterapi påbörjas inom sex veckor efter operationen och det senaste halvåret.
Ibland görs kemoterapi före operationen. detta Neoadjuvant kemoterapi borde minska tumörens storlek så att det blir lättare att ta bort punkterna.
strålbehandling
Strålterapi (strålbehandling) för cancer i bukspottkörteln rekommenderas generellt inte. Det kan dock användas i kontrollerade försök. I en sådan studie kan man till exempel försöka stödja behandlingen av bukspottkörtelcancer med kombinerad strålbehandling och kemoterapi (kemoradioterapi). Detta kan övervägas för ett lokalt avancerat bukspottkörtelcancer som inte kan användas på framgång.
I fallet med en obotlig cancer i bukspottkörteln kan strålning också användas specifikt för att lindra symtom (t.ex. cancervärk).
smärtlindring
Många personer med bukspottkörtelcancer lider av svår buksmärta. Dessa behandlas med en smärtbehandling efter Stadier av Världshälsoorganisationen (WHO):
Först försöker man lindra smärtan med icke-opioidinnehållande medel som acetaminophen eller ASA. Om detta inte räcker, föreskriver läkaren också svagt effektiva opioider som tramadol. Om smärtan inte kan kontrolleras kombineras de icke-opioida smärtstillande medel i steg 1 med potenta opioider (såsom morfin). Dessa har den starkaste smärtstillande effekten.
Hos vissa patienter med inte längre härdbar bukspottkörtelcancer hjälper denna läkemedelsbehandling inte tillräckligt. Då kan du prova en Blockera nerverna i magen, den så kallade celiac plexus. Detta förhindrar överföring av smärtstimuli till hjärnan.
Andra åtgärder
Särskilt vid den palliativa behandlingen av bukspottkörtelcancer (dvs i fallet inte längre härdbar cancer) vidtas ofta ytterligare åtgärder för patientens välbefinnande. Man vill uppnå att patienten kan tillbringa sin återstående livstid som möjligt utan (starka) klagomål.
Detta kan ofta uppnås med en anpassad smärtterapi (som beskrivs ovan). Vid behov läggs ytterligare palliativa åtgärder till. Till exempel, om tumören smalnar eller hindrar gallkanalen, lider de som får gulsot. Då kan man endoskopiskt förfarande hjälp: Med hjälp av ett tunt, rörformat instrument (endoskop) inför läkaren ett litet plaströr (stent) i gallkanalen för att hålla det öppet.
Även med hjälp av ett endoskop kan utvidgas av tumörenenterets magutlopp. Vid svår sammandragning kan det vara meningsfullt att ge patienten nödvändiga näringsämnen via ett matningsrör i framtiden (enteral näring). Även möjligt är en parenteral näring – administration av näringslösningar direkt i blodet.
Förutom läkare kan fysioterapeuter, massörer, socialarbetare, psykologer och rådgivare effektivt stödja den palliativa behandlingen av patienter i bukspottkörtelcancer.
För alla palliativa terapier för cancer i bukspottkörteln måste läkaren och patienten gemensamt överväga att den genomsnittliga livslängden för inoperabla tumörer endast är tre till fem månader efter diagnosen. Därför bör åtgärder som orsakar allvarliga biverkningar undvikas här.
Näring vid cancer i bukspottkörteln
Det finns inga specifika dietkrav för bukspottkörtelcancer. Patienter ska äta det de tål bäst. Generellt sett dock lätt matsmältbar mat rekommenderas. Det bör delas upp i flera små måltider istället för de vanliga tre huvudmålarna per dag. Fettintaget bör begränsas. Även svårsmältande kostfiber som rå mat eller fullkorn bör hamna för ofta på plattan. Alkohol bör vara tabu vid cancer i bukspottkörteln.
För att kompensera för den defekta matsmältningsfunktionen vid bukspottkörtelcancer kan motsvarande enzymer i form av ett substitutionspreparat (pancreatin) tillhandahållas. Patienten tar pankreatinkapslarna med måltiden.
Bukspottkörtelcancer: orsaker och riskfaktorer
För närvarande är det inte helt klart varför cancer i bukspottkörteln utvecklas. Förmodligen spelar man ärftlig disposition en viss roll. rökning och konsumtion alkohol betraktas som säkrade riskfaktorer: Enligt experter höjs den så kallade kotininnivån hos tunga rökare. Detta ämne produceras genom nedbrytning av nikotin i kroppen och anses vara cancerframkallande. Med regelbunden alkoholkonsumtion flammar bukspottkörteln ofta – och kronisk inflammation gör körtelvävnaden mer mottaglig för cancer i bukspottkörteln.
Ändringarna i ämnesomsättningen kan också bidra till en slags kronisk inflammation tung övervikt och magfett leda. Det är därför feta människor är mer benägna att drabbas av bukspottkörtelcancer. Där kl diabetes mellitusPatienter med bukspottkörtelvävnad är också disponerade för bukspottkörtelcancer.
Vissa sjukdomar är andra säkra riskfaktorer. Så har kvinnor med ärftlig bröstcancer eller äggstockscancer liksom deras anhöriga en ökad risk för pancreaskarcinom. några sällsynta ärftliga sjukdomar gör dem också mer mottagliga för en malign pankreatisk tumör (t.ex. Peutz-Jeghers syndrom).
Dessutom finns det några faktorer som tros öka risken för cancer i bukspottkörteln. Dessa inkluderar ofta konsumtion av socker och rökt eller grillad mat och ofta kontakt med vissa kemikalier och toxiner (krom- och kromföreningar, klorerade kolväten, herbicider, bekämpningsmedel etc.).
Tips: För att minska risken för bukspottkörtelcancer bör du inte röka, undvika alkohol så långt som möjligt och vara uppmärksam på en sund kroppsvikt. En kost rik på frukt och grönsaker kan också minska risken för sjukdom.
Bukspottkörtelcancer: undersökningar och diagnos
Vid misstänkt pancreascancer kommer läkaren först att ha en detaljerad konversation med patienten för att undvika det Att lyfta medicinsk historia (History). Han kan bland annat beskriva alla klagomål exakt och fråga om eventuella befintliga tillstånd och för kända pankreatisk karcinomstörningar i familjen.
Följ efter anamnesintervjun olika utredningar, De tjänar till att klargöra den misstänkta cancer i bukspottkörteln och för att utesluta sjukdomar med liknande symtom (som pankreatit). Om bekräftat misstänkt pancreaskarcinom hjälper undersökningarna också att bestämma tumörens spridning i kroppen.
- Fysisk undersökning: Till exempel skannar läkaren buken för att upptäcka svullnad eller induration i buken.
- Blodprov: En blodanalys ger läkaren information om patientens allmänna hälsotillstånd och funktionen hos olika organ (t.ex. levern). Dessutom bestäms så kallade tumörmarkörer. Det här är vissa ämnen som kan förhöjas vid en tumörsjukdom (CA 19-9, CA 50, CEA). Baserat på tumörmarkörerna kan tumörstadiet bestämmas och sjukdomsförloppet kan bedömas.
- Buken ultraljud: Med hjälp av ultraljud kan läkaren utvärdera storleken och tillståndet i bukspottkörteln och andra bukorgan (lever, gallblåsan, magen, tunntarmen, etc.) och de omgivande lymfkörtlarna.
- Endoskopisk ultraljud: Detta är en endoskopisk ultraljudundersökning (ultraljud ”från insidan”). Ett rörformat instrument (endoskop) skjuts över munnen och magen in i tolvfingertarmen med en liten ultraljudssond. Eftersom bukspottkörteln är nära den kan även de minsta vävnadsändringarna upptäckas i ultraljudet. Vid behov kan läkaren också infoga en fin ihålig nål i det inre via endoskopet för att ta bort ett vävnadsprov från bukspottkörteln (biopsi).
- Vävnadsprov: Som nämnts tas vävnadsprover från misstänkta platser vanligtvis under endosonografi. Men du kan också införa en ihålig nål direkt över bukväggen i bukspottkörteln för att ta bort vävnad.
- Computertomografi (CT): Med denna speciella röntgenundersökning görs detaljerade snittbilder av bukspottkörteln och andra strukturer. Detta gör att läkaren kan bedöma den exakta platsen och storleken på tumören och att upptäcka möjliga dislokationer (t.ex. i lymfkörtlar eller lever).
- Magnetic Resonance Imaging (MRI): Återigen görs detaljerade tvärsnittsbilder av kroppsstrukturer, men med hjälp av starka elektromagnetiska fält. Läget och spridningen (metastaser) för cancer kan lätt identifieras. Särskilt meningsfullt när det gäller en diagnos av bukspottkörtelcancer är Magnetic Resonance Cholangiopancreatography (MRCP): I denna MRI-skanning visas kanalen i bukspottkörteln och gallblåsan i detalj. De flesta bukspottkörtelcancer utvecklas från cellerna som beklär utsöndringskanaler i den exokrina körtelvävnaden (sk adenokarcinom).
- laparoskopi: Ibland finns det indikationer på att bukspottkörtelns tumör redan har spridit sig till angränsande organ eller peritoneum (till exempel med en markant förhöjd tumörmarkör CA 19-9 eller ascites), även om inga metastaser kan upptäckas i avbildningen. Då kan en laparoskopi skapa klarhet.
- Lungröntgen: Röntgenbilder visar eventuella sekundära tumörer (metastaser) i lungorna.
Pankreatisk karcinom: stadier
Beroende på graden av malign vävnadsändring delas bukspottkörtelcancer upp i fyra steg:
- Steg 1: Tumören är begränsad till bukspottkörteln.
- Steg 2: Den intilliggande vävnaden påverkas också av cancer.
- Steg 3: Det finns metastaser i lymfvävnaden.
- Steg 4: Metastaser har också bildats i andra organ (såsom lung- eller levermetastaser).
Bukspottkörtelcancer: sjukdomsförlopp och prognos
Sjukdomsförloppet i bukspottkörtelcancer beror främst på Typ av tumör ab: De flesta bukspottkörtelcancer är adenokarcinom (härstammar från cellerna som fodrade utsöndringskanalerna i den exokrina körtelvävnaden). Dessa tumörer växer snabbt och sprids snabbt genom blod och lymf till andra delar av kroppen. Om de inte upptäcks tidigt (vilket sällan är fallet), Prognos ganska ogynnsam ut. Sällsynta former av bukspottkörtelcancer växer dock vanligtvis långsammare och mindre aggressiva. Din prognos är därför vanligtvis billigare.
I allmänhet, ju tidigare ett pancreaskarcinom upptäcks och behandlas, desto bättre är chansen att återhämta sig. Om tumören inte är operabel är den det livslängden låg: I genomsnitt dör de drabbade tre till fyra månader efter diagnosen.
Sammantaget visar cancer i bukspottkörteln de lägsta överlevnadsnivån för alla cancerformer Fem år efter diagnosen har bara nio till tio procent av patienterna ännu inte dött av pancreastumören (relativ överlevnadsgrad på fem år för Tyskland).
Mer information
böcker:
- Bukspottkörtelcancer: råd och hjälp för de drabbade och släktingar (råd och hjälp) av Hermann Delbrück, Kohlhammer, 2010
riktlinjer:
- Riktlinje ”exokrin pankreatisk karcinom” från det tyska cancerföreningen och det tyska föreningen för gastroenterologi, matsmältnings- och metabola sjukdomar (2013)
- Patientriktlinje ”Cancer i bukspottkörteln” från det tyska cancerföreningen och det tyska föreningen för gastroenterologi, matsmältnings- och metabola sjukdomar (2014)
Självhjälp:
- Arbetsgruppen för pankreatektomi e. V.
- The German Pancreatic Club e.V.
- TEB e.V. självhjälp
- Pancreatic Cancer Center