I en ryggradstenos (ryggradstenos, ryggradstenos, ödemstenos) försvagas kanalen i ryggraden genom vilken ryggmärgen passerar. Det resulterande trycket på ryggmärgen, nerverna och blodkärlen kan orsaka ryggsmärta och permanent nervskada. Oftast uppstår en ryggradens förträngning som ett resultat av åldringsprocesser. Läs här om orsaker, symtom och behandlingsalternativ för ryggradstenos.

Översikt
- orsaker: Oftast slitage (degeneration) av ryggraden. Sällsynta medfödda sammandragningar (ihålig rygg, ryggradsdeformiteter), ryggradskirurgi, skiva utsprång eller prolaps, hormonella förändringar, bensjukdomar som Pagets sjukdom.
- symptom: Ursprungligen ofta asymptomatisk. Senare ospecifika klagomål som ryggsmärta med utstrålning i benen (lumboischialgie), minskad rörlighet i ryggradens ryggrad och muskelspänning i korsryggen. Vid svår spinalkanalstenos känslor av svaghet och känsla av svaghet i benen, halta (claudication spinalis), urinblåsan och / eller rektala störningar, störd sexuell funktion. Mycket sällsynt tvärsnittssyndrom med förlamning i benen och problem med tarmrörelser och / eller urinering.
- diagnos: Baserat på de karakteristiska symtomen förknippade med bildtekniker (magnetisk resonansavbildning, datortomografi).
- behandling: Mest konservativ terapi med en kombination av fysioterapi, ryggterapi, värmeterapi, elektroterapi, ortopedisk stag, smärthanteringsträning och smärtterapi. Sällan behövs kirurgi för att lindra ryggmärgen.
- Historia och prognos: Även utan terapi vanligtvis mycket långsam kurs. Med konsekvent konservativ terapi kan de typiska symptomen vanligtvis behandlas och lindras väl.
Spinal stenos: orsaker
Den vanligaste orsaken till ryggradstenosen är Slitage (degeneration) ryggraden: Med tiden förlorar skivorna mellan ryggraden vätska. Som ett resultat blir de plattare och kan därmed dämpa dåligt rörelserelaterat tryck – det vill säga vertebrala kroppar är mer belastade och tryck sedan på ryggmärgen (ryggraden).
På grund av de krympta intervertebrala skivorna är ledbanden längs ryggraden mindre strama och förlorar sin elasticitet. Således kan hela ryggstrukturen bli latent instabil. Ryggraden kan växla mot varandra (spondylolisthesis, spondylolisthesis) och komprimera ryggraden.
En vältränad ryggmuskulatur stabiliserar sedan ryggraden, så att man är symptomfri trots ryggradstenos. Däremot utvecklar patienter med dåligt utvecklade ryggmuskler ofta typiska stenossymtom. För när musklerna inte kan stödja den instabila ryggraden skapar kroppen nya benstrukturer på ryggraden för att stabilisera ryggraden. Dessa nybildade benstrukturer blir osteofyter heter. De kan inte bara förvärras, utan också orsaka en ryggradskanal.
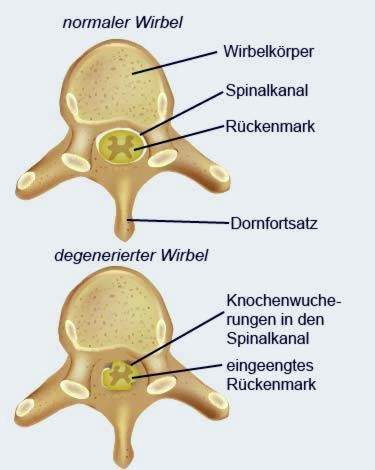
Också en Artros i ryggraden (Facetled) kan leda till ben neoplasmer och därmed gynna en spinal stenos.
Sällsynta orsaker för en spinal kanalstenos är:
- Medfödda missbildningar såsom en stark ihålig rygg, spondylolistes, kondrodystrofi (störningar i omvandlingen av brosk till benvävnad i embryonåldern). Symtomen förekommer i sådana fall redan i åldern 30-40 år.
- Ryggmärgskirurgi (överdriven bildning av ärrvävnad kan begränsa ryggmärgen)
- Skador på ryggraden
- Utbuktningar eller prolaps av skivmaterial i ryggmärgen
- hormonella förändringar som påverkar benämnet och stabiliteten hos ryggraden (t.ex. Cushings sjukdom)
- Bensjukdomar (som Pagets sjukdom): Detta leder till en lokal ombyggnad och odling av ben. Spinalstenos vid denna sjukdom är vanligare i ländryggen än i livmoderhalsen.
- minskad ryggradskanal av okänd orsak (idiopatisk ryggradskanalstenos)
Spinal stenos: symtom
En ryggradstenos förekommer vanligtvis i Lumbalområdet (ryggradens stenos) på. Det leder inte nödvändigtvis till klagomål. Sådant inträffar endast när ryggmärgen kan minskas så att nerver eller blodkärl komprimeras. Vilka symptom som är specifika, när och hur starkt de förekommer beror på flera faktorer. Dessa inkluderar svårighetsgraden av sjukdomen, patientens hållning och träningsnivån.
I början av sjukdomen är symtomen mindre karakteristiska och olika. Dessa icke-specifika klagomål inkluderar:
- Ryggsmärta i korsryggen (Lumbago), som vanligtvis strålar ensidigt i benen (lumboischialgie)
- minskad rörlighet i korsryggen
- Muskelspänning i ländryggen
Om stenosen fortsätter är följande symtom möjliga:
- Känslor i benen
- Skador i benen, t.ex. Bränna, springa myror, känna förkylning, bomulls-känsla under foten
- Känsla av svaghet i benmusklerna
- smärtrelaterad limpning (Claudicatio spinalis)
- Blåsor och / eller rektal störningar (problem med tarmrörelser och urinering eller inkontinens)
- störd sexuell funktion
Typiskt för sjukdomen är att obehaget i sittande eller i andra lägen där stammen böjs framåt (till exempel när man cyklar, böjer sig och går uppåt) vanligtvis förbättras avsevärt.
Limpning i ryggradstenos (claudicatio spinalis) måste skiljas från tillfällig haltning på grund av cirkulationsstörningar vid ”intermittent claudication” (PAD). Det senare kallas intermittent claudication.
Mycket sällan leder spinalstenosen till en så kallad Ryggmärgsskada: Båda benen är förlamade och det finns problem med tarmrörelser och urinering.
Ibland påverkar inte förminskningen av ryggraden kanalens ländkropp utan ryggradens ryggrad Cervical region (cervical spinal canal stenosis), De drabbade har ofta nacksmärta som strålar i armarna. Med tiden kan emotionella störningar i ben, rektal och urinblåsan också utvecklas här.
Spinal kanalstenos: behandling
I de flesta fall kan ryggradstenosen behandlas väl med konservativa behandlingar. Endast sällan (i mycket svåra fall) är kirurgi nödvändig.
Konservativ behandling
Konservativa terapier för ryggradstenos inkluderar:
- Fysioterapi (träningsterapi, bad, muskelavslappnande behandlingar etc.) för att lindra och stabilisera ryggraden
- Värmeterapi för att koppla av ryggmusklerna
- Elektroterapi för smärtbehandling och muskelavslappning
- Stöd korsetter (ortoser) för att lindra ryggraden
- Ryggträning (riktad förstärkningsträning för rygg och magmuskler, tips för ryggvänliga ställningar, beteendetips)
- Psykologisk utbildning för smärtbehandling
- smärtlindring
De flesta av dessa åtgärder kombineras. Detta kallas ett modulärt terapikoncept.
droger
Effektiv smärtbehandling är en hörnsten i konservativ stenosterapi. Beroende på smärtans intensitet används olika medel. För mild smärta kan icke-opioida smärtstillande medel som ibuprofen, paracetamol eller diklofenak. De har en smärtstillande och antiinflammatorisk effekt (den senare är mycket låg i fallet med acetaminophen). För måttlig smärta kommer lätt opioider används, ofta i kombination med milda (icke-opioida) smärtstillande medel. Stark smärta, dock med starka opioider behandlas.
Vissa smärtstillande medel kan irritera magsäcken efter långvarigt intag. Det är därför läkare ofta föreskriver så kallade medföljande Protonpumpshämmare, Dessa mediciner ger ”magskydd” för kroppen att producera mindre magsyra.
Förutom de klassiska smärtstillande medlen kan läkaren vara mild antidepressiva medel föreskriva. I låg dos kan de hjälpa till med kronisk smärta.
Ibland med en ryggradstenos också Muskelavslappnande droger hjälp. För mycket svår smärta kan komma en högdos kortisonterapi fråga: Kortison får de mjuka vävnaderna som trycker på ryggmärgen att svälla. Så i kanalen igen lite mer utrymme.
De olika aktiva ingredienserna med smärtstillande, antiinflammatorisk, lokalt anestetisk effekt och / eller dekongestant effekt kan ofta administreras inte bara via munnen (som en tablett, kapsel, etc.). I många fall kan de också injiceras direkt i det drabbade området i ryggmärgsskalningen. detta injektion terapi anges särskilt när en nervrot är mycket inflammerad. Kombinationen av antiinflammatoriska medel såsom kortison och smärtstillande medel bekämpar inflammation och lindrar smärtrelaterade symtom. Å andra sidan, om smärtan kommer från de små ryggradarna, kan lokala injektioner med smärtstillande medel hjälpa.
I studier om injektionsterapi har patienter fått ineffektiva substanser (placebo) snarare än verkliga mediciner, ofta enkla saltlösningar. Trots denna skambehandling hade många patienter därefter mindre smärta. Forskarna upptäckte att placebo-injektionerna släppte kroppens egna ”smärtstillande medel” (endorfiner).
drift
Nästan alla patienter med ryggradstenos behandlas konservativt. Kirurgi är sällan nödvändigt – vanligtvis när viktiga nerver misslyckas. Dessutom kan kirurgi utföras om den konservativa behandlingen misslyckas eller om patienten har en stark emotionell ångest och är tydligt begränsad i hans vardag.
Det kirurgiska ingreppet syftar alltid till att lindra regionen där ryggmärgen pressas in. Det finns flera metoder tillgängliga för detta:
- den Tryckavlastning (dekomprimering) De sammandragna nerverna betraktas som valmetoden. För detta avlägsnas ryggraden på stenosplatsen på en eller båda sidorna tillsammans med den spinösa processen (hemi- / laminektomi). Ibland tas endast delar av ryggraden bort (mikrodepression).
- Fusion (spinal fusion): Enskilda ryggkotor är anslutna och förstyvade med material från iliac crest eller med skruvar. Detta förhindrar att de glider in i varandra och minskar ryggmärgen.
- Interspinösa implantat anslut ryggradsprocesserna i ryggraden och förhindrar sålunda ryggraden framåt eller bakåt i det drabbade området.
Vilken metod som är bäst lämpad i ett visst fall, bestämmer läkaren. Alla tre procedurer kan vanligtvis minimalt invasiv eller mikrokirurgisk utförs. Detta innebär att läkaren inte behöver klippa mycket för att nå det drabbade området. Flera små snitt räcker, genom vilket kirurgen introducerar en liten kamera med ljuskälla och de fina kirurgiska instrumenten.
Varje operation innebär vissa risker. Till exempel kan nerver skadas under proceduren, dessutom kan ”huden” runt ryggmärgen skadas så att vätska från ryggmärgen rinner ut (spritfistel). Därför kommer läkaren noggrant att väga upp de förväntade fördelarna och potentiella riskerna innan den genomgår ryggmärgsstensos.
Spinal stenos: undersökningar och diagnos
i första mötet (Anamnesis) läkaren intervjuar patienten i detalj om sina klagomål och kända pre- eller underliggande sjukdomar (herniated skiva, artros, osteoporos, etc.). Därefter följer en fysisk undersökning: Bland annat kan läkaren be patienten att böja överkroppen först långt bakåt och sedan framåt. Om det finns en ryggradskanalstenos, gör ont i ryggen medan symtomen försvinner när stammen böjs.
Ge ytterligare information Bildbehandling, Experter rekommenderar främst magnetisk resonansavbildning (magnetisk resonansavbildning, MRI) utan kontrastmedium. Det kan i detalj beskriva nerver, intervertebrala skivor, blodkärl och andra strukturer.
Alternativt kan ryggraden visualiseras med datoriserad tomografi med kontrastmedia. Men den så kallade myelo-CT utsätter patienten för en viss strålningsexponering.
Inte varje förträngning av ryggmärgskanalen som syns på MRI eller andra bildtekniker orsakar faktiskt obehag!
Dessutom kan läkaren röntgna patienten medan han står och i vissa ställningar (funktionella bilder).
För att klargöra en ryggradstenos kan också elektrofysiologiska undersökningar användas. Dessa inkluderar till exempel en elektromyografi (EMG) och så kallade framkallade potentialer. Dessa metoder hjälper till att bedöma nervens funktion.
Spinal stenos: historia och prognos
Även om den inte behandlas, fortskrider ryggradstenosen vanligtvis bara mycket långsamt. Beroende på orsaken kan sjukdomen också vara mycket annorlunda. Smärtan som orsakas av trycket på nervkanalerna kan förbli konstant, minska med vissa rörelser eller med tiden eller komma och gå ständigt. Ibland minskar symtomen även i åldern när ryggraden blir mindre rörlig. Eftersom då nerverna irriteras mindre ofta uppträder rörelseberoende smärta mindre ofta.
I vissa fall är en spinal kanalstenos akut: om till exempel skivvävnad förflyttas (utsprång, prolaps), om artros orsakar svullnad i kapseln, eller om vätska ackumuleras nära nervkanalerna, kan symtomen på ryggmärgsstenos plötsligt bli värre. Ofta påverkas ena sidan av kroppen särskilt.
Totalt sett spinal stenos i de flesta fall behandlas väl med konservativa behandlingsmetoder, så att de drabbade kan leva relativt ofarliga.
Mer information
riktlinjer:
- Guideline ”Lumbar Spinal Canal Stenosis” från det tyska samhället för ortopedi och ortopedisk kirurgi och Professional Association of Doctors for Orthopedics (2002)